前言
目前【嗜肝性病毒】導致人類疾患的重要性,更愈來愈為人類認識和重視。全球各地區均有不同型的嗜肝性病毒,據統計單純乙型肝炎全球就有三億二千萬以上的人感染,此外,由其他六型肝炎病毒和未能查出的嗜肝性病毒感染的人數還有多少?實在難以估計。目前世界衛生組織「國際肥胖工作小組」指出,人類肥胖的狀況已蔓延至全球,全球已有逾七億五千萬的人超重,三億多人患肥胖症,因肥胖的相關疾病正在蔓延。既然“痴肥”已被公認是疫症,能說嗜肝性病毒感染與“痴肥”兩者之間絕無聯系?
肝源性繼發「肥胖」的原因是感染了嗜肝性病毒
病毒性肝炎後能導致“脂肪肝”、“肝性浮腫”或“肝源性繼發性肥胖”是既成事實,我們必需找出導致肥胖症的根本原因予以預防和治療,不能自欺欺人讓“肥胖”的成因局限於營養過剩和運動不足的框框中,讓“繼發性肥胖”與“單純性肥胖”混淆。這才能防止措施,避免因採取不正常的減肥手段和服食傷肝的減肥藥物,引起“肥胖症”的肝病患者使其病情因“減肥”而加重。
大家都公認 “痴肥”患者容易併發的疾病能嚴重影響健康,但卻忽視了「嗜肝性病毒」導致的肝源性繼發肥胖患者,根本就會因「肝病」本身而引起所謂“痴肥”而容易得到的肝外合併症,包括肥胖者所常患的“心血管疾病”、“糖尿病”、“直腸癌”和“中風”。所以說;“痴肥”只不過是嗜肝性病毒感染後的結果之一。
要防治“肥胖症”的根本,應立足于宣傳預防「嗜肝性病毒」感染和推廣有效的系統中藥治療。沒有在醫生指導下盲目減肥,常可引起不良的後果,所以我們建議,有下列情況時,患有肝病或未能排除患有肝病時,擬採取減肥措施的人應該慎重考慮:
| (1) 曾確診患過急、慢性肝炎以後體重短期明顯增加而發生肥胖者。
(2) 驗血發現有肝功能不正常或有病毒性肝炎抗原、抗體反應陽性者(確定為肝炎疫苗注射而引起的抗體反應陽性者例外)。
(3) 直系親屬或密切接觸者曾有病毒性肝炎、肝硬化、肝癌病史,或直系親屬或密切接觸者驗血有病毒性肝炎表面抗原陽性者(即帶菌者)。
(4) 常患有中醫慢肝分型的疾病和症狀(見本網頁),體檢有肝區濁音界異常或超聲波、電腦掃描或証實肝臟腫大者。
(5) 曾患重病、分娩、手術或急、慢性較大量失血 (包括月經過多、胃出血、痔瘡出血、外傷失血等) 以後逐漸肥胖者。特別是曾接受輸血者。
(6) 因病 (如風濕、哮喘、痛風等) 而曾接受過類固醇類藥物較長時間治療,在治療後短時間內體重明顯增加而發生肥胖者。
(7) 嗜酒、吸毒 (特別是曾與其他人共同使用過注射器) 或因故長期服用傷肝藥物 (如慢性便秘長期服用雙醋酚丁) 引致肝功能損害者。
(8) 同性戀者或愛滋病患者。
|
凡有上述情況其中一種,均不應進行藥物減肥,即使節食和加強體能鍛練也應排除了肝病才可進行,以免導致營養不良或愈減愈肥 (體重不減反增),不然影響了身體健康,更是得不償失。
「肝源性肥胖」患者的減肥方法
「控制飲食、適當運動」是開展科學減肥的唯一方法,但前提是必需治療肝病,終止慢肝進行性炎症和改善肝臟機能。故及早進行有效的系統中藥治療使“慢肝”能臨床治愈,才是肝源性繼發性肥胖者減肥的首要措施。其他重要的方法如:
(1) 少食
少食是減肥時控制飲食熱量的主要方法,已經証實;如果減肥者長期維持減低攝取卡路里的習慣,就算不做運動,減少攝取卡路里的節食計劃亦可導致體重減輕。但少吃不等於不吃,特別是嗜肝性病毒病的繼發性肥胖患者,更應保證膳食中有正常的優質旦白和足夠維生素及適當的礦物質。只有“均衡營養”和適當補充維生素和礦物質,在醫生指導下找出肥胖的原因制訂減肥方案,持之以恆地去做,才能保証減肥成功。“隨意”和“盲目”減肥,既缺科學性和計劃性,又缺毅力和決心,終不會取得效果,故有學者指出:“節食減肥的失敗率在50 % ~ 95 %之間是絲毫不足為奇”。
大家都知道,肥胖主因是長期熱能超量。單純性肥胖者最佳的減肥辦法就是遵循正常方式,就是減少卡路里與增加運動量。而持之以恆地減少熱量的攝入量,并非在於攝取多少脂肪、碳水化合物和旦白質,而是取決於卡路里的攝取量。所以,要保証身體健康就應在日常飲食中能按比例的至少攝取60%醣類,15%旦白質,其他為脂肪。當然,飲食仍以清淡為主,多吃蔬果、豆類、魚類、肉類及植物油類等,至於糖也不要過多顧忌。相信減肥藥、草藥偏方或強迫自已節食、禁食,以達急速減肥目的,結果是危害自已的健康甚至生命。應該指出的是,肝源性肥胖患者因長期肝機能異常已做成了旦白質缺乏、氨基酸含量失衡,膠性滲透壓不足的病理改變,故飲食時攝取足夠旦白質極為必需。臨床証實,進食適量脂肪和高碳水化合物應更有可能達到收身、輕體的效果。
坊間流傳戒食澱粉質、肉類或交替單獨食用肉類旦白或澱粉質食物的方法并不正確,絕不能採用,因這樣做的結果易於帶來肝源性低血糖症、低血壓或高血壓,心臟病。有專家指出;許多與肥胖症有關的病症與斷續節食均有關、如心臟病、糖尿病的問題,比不節食的肥胖病人更多(尤以因有肝病而繼發性肥胖的患者)。多個國家不少專家已經指出;“節食減肥從一開始就注定要以失敗告終”、“節食在初期來講可能會有功效,但長期來講卻沒有幾個人能夠達成減肥的目標,最後體重仍然回增”。因此,採用節食減肥過程中切勿勉強,一切均應在醫者指導下和保証身體健康為前提。此外,旅行時、精神困擾或傷感以縱情飲食,體重能節節上昇,增加了的體重要其減退就很困難,萬勿掉以輕心。
目前雖然推崇健康食品的採用,但隨著人們的經濟條件好轉,精食社會中發生乙類維生素缺乏極之普遍,特別是缺B1引起的腳氣病 – 多發性神經炎,易於發生全身虛胖、倦怠、眼袋著、下肢浮腫無力、手指、足趾、腓腸肌抽筋、腰、膝、踝酸痛無力,站立後不能即時起步,反复發作性坐骨神經痛、肋間神經痛,其原因就是由於肝機能不足發生了維生素素代謝障礙。故應長期適當服用維生素B1、B6、E和鈣以作補充。如凝血機制異常和血小板減少者更應多服維生素K4幫助凝血機制恢復正常,如反复口瘡和唇粘膜病毒病患者,亦應補充維生素B2,當更有裨益。這些維生素和鈣的供給,對年老患者更為重要,長期授於每可使下肢有力、防止不良於行。
(2) 多動
多作運動以增加熱能的消耗,多動有二種方式;一為有氧代謝的動力活動,它對降體脂的效果很明顯;另一為無氧代謝的靜力活動,如舉重,但減肥效果不好。由於降重或減肥需時,除了必須了解自已飲食需求,學習改變新的飲食習慣外,也需時多運動以消耗熱量,這方式必需溶入日常生活常規裡,才能達到維持正常體重以及維護真正健康的目的。肝性肥胖患者臨床治愈後為了減肥目的而進行體能訓練,增加有氧運動,亦需注意持之以恆,開始時由少至多,由輕至重,注意的是;沒有決心、耐心、千萬不要開始。短期興之所至而加強運動進行體能訓練,有時不能堅持的話,往往反因胃納亢盛而運動停止後反使體重直線增加。
(3)關鍵在於保持體重;
專家提醒;有些年輕的女性從自己形象出發,苛求「骨感美」而盲目減肥,其實對身體有害。實踐証明,體質指數過低的人群,其總死亡率和癌症死亡率大大高於正常體重的人群。因此,切不可減肥過了頭。現在有些年輕女子為了追求「模特」身材,拚命節食,久而久之得了厭食症、月經不調、閉經,青春期女性需17%總體重的脂肪才能初潮和保持每月一至的規律性、莫忘瘦弱也會引起許多疾病甚至危及生命。同樣,老人體形瘦弱未必好,德國營養專家指出,六十至七十歲之間老人肌肉開始出現萎縮,男子每年4 %,女人6%,故認為體重稍微超過正常值甚至更有益於健康。故認為“最佳的方案是保持體重”。亦有人認為;“把體重控制到正常範圍其價值不亞於抗癌”,上述精辟的見解,在減肥的過程中不失是最好的參考意見。
(4)減肥應始於童年
人類感染嗜肝性病毒而發生病毒性肝炎並不少數,且絕大多數早在嬰幼兒期便被感染,只是由於目前肝病診斷標準受限,不少患者未能早期診斷和得不到有效的系統中藥治療。尤其是兒童、青年及少女等更容易被忽略。
最近已有文章根據調查指出,初生嬰兒體重速增,長大後易患肥胖症。亦有指出,肥胖症患者人數自六十年代起增加一倍以上,患者年齡越來越小。該調查翻閱57 ~ 64年的9179人的病歷發現,出生較晚的人患肥胖症的速度比出生較早的人要快30 %。有些國家有三成以上兒童屬肥胖,二千二百萬名五歲以下的小童都出現過重或過胖。例非州,肥胖兒童的數目竟是營養不良的四倍。從這些資料介紹不難看出,肥胖兒童對健康威脅的確令人擔憂。
有人指出,痴肥對兒童心血管、呼吸功能產生長期慢性損傷,推遲兒童的有氧能力的發育,提前動用心肺儲備功能,降低體質健康水平,阻礙心理行為發展,壓抑潛能發育。且是成人期心血管疾病、糖尿、高血壓和某些部位癌症的重要危險因素。且肥胖者早逝的危險是非肥胖者的1.2倍。事實上,這些危害性的原因很難再單純使用“遺傳”、“營養過剩”、“富貴病”、“運動不足”作為藉口,只有用病毒感染、肝外併發病症狀和肝機能異常作為解釋才較為合理,才會在全球大量制造出「肥胖症」患者。
因此,防治“痴肥”應該在兒童期著手,尤以患急性黃疸型或無黃疸型肝炎患兒必需利用有效的系統中藥治療,以避免脂肪肝。早期診治,教育兒童養成正確飲食習慣,從幼控制患兒體重於正常範圍,患兒如出現過輕、過重,如合併有慢肝各型疾患或症狀,如反复長期鼻敏感、感冒、氣管炎、哮喘、流鼻血、濕熱腹痛、發作性腹瀉,月經不調、痛經和痤瘡、濕疹、風疹等皮膚病,均應考慮嗜肝性病毒感染的可能性。青春期後應防止發育期少女月經失血,以預防肝源性繼發肥胖的發生。
嬰幼兒、兒童期的嗜肝性病毒病患者,均為早期感染者。應為重點防治對象,效果也會事半功倍。以目前發現能致「肝病」的病毒種類繁多,採用驗血排除肝病或甲、乙型肝炎預防針注射是不能絕對防治肝病的發生,應予以注意。
目前已確定市售的不少減肥藥具有厭食或瀉下作用,部分藥物能傷肝、影響人體內分泌,都有副作用。服藥可致心悸、失眠、緊張現象,嚴重時還會導致腎衰竭。病人心理會上瘾,短期體重或許急遽減輕,但一旦仃藥體重又會加倍增加。所以,減肥如果採取服藥措施極為不智。
案例介紹
案例一; 黃某(電腦號541),男,60歲。1997年5月初診。
三十餘年前患者曾因關節炎在國內被醫者治療而愈。但近十餘年右膝關節又反覆疼痛,自覺疲倦乏力,五心灼熱,汗大,逐漸全身浮腫,行動困難,性慾喪失。曾延醫診治,經服中西藥十餘年,均未見明顯療效。故千方百計打聽醫者地址而來港就診。1997年5月初診時體查;患者體格魁梧,面色黧黑,全身浮腫,下肢指壓痕(++),腹部脹實膨隆,肝區明顯叩擊痛,腹內疑有移動性濁音,肝大肋緣,脾無腫大。因病情、症狀和體征符合慢性肝炎引起肝腎二虛型各種特點,故開具治慢性肝炎之基本方回當地執藥服用,并囑回市醫院做有關肝功能等檢查。
1997年8月第二次覆診,自訴曾依方內服中藥十五劑,症狀緩解,膝痛已止,汗減,燥熱感覺亦減輕,胃腸已正常,體重減輕十二磅。但因頸及前胸皮膚曾出帶狀泡疹,并在該市醫院留院治療十八天,故延期覆診。期中已在市醫院化驗血液,發現有乙型肝炎表面抗原陽性,抗HBC陽性,肝功能有損害;ALT 82 (正常值5~30),AST 52 (正常值5~30),GGT 60 (正常值5~40),球旦白偏高,旦白比例不正常。
體格檢查;精神佳,面目浮腫減,行動較暢順,腹軟、脹,肝已正常,下肢浮腫仍有指壓痕(++)。囑續服治療慢性肝炎基本方一月後覆查。
1997年12月第三次覆診,主訴感覺良好,食慾正常,睡佳,已無困倦,性慾恢復正常,關節無腫痛,大便定時,日一至二次,質硬。曾連服醫者開具六味地黃+肝炎基本方中藥二月,現已停藥。覆查肝正常,下肢指壓痕仍(++),囑繼續補腎,間中服肝藥以防復發。
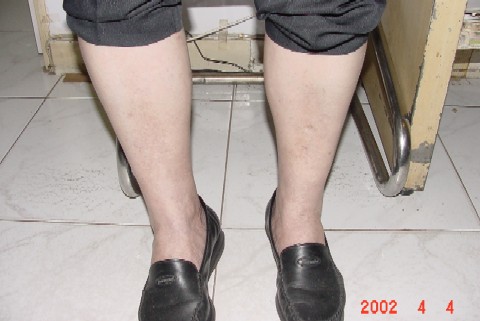
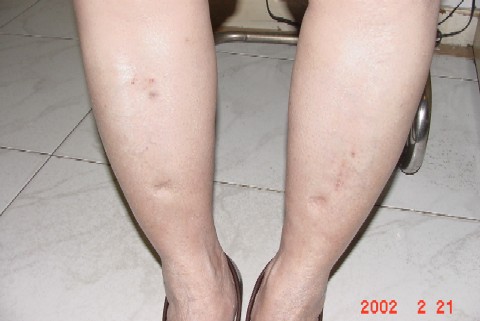
1998年9月又來港覆診,自訴曾在當地覆查肝功,結果已全部正常。目常一般情況良好,性功能恢復。但常覺皮膚間有游走性搔痒,體查:虛胖已減,下肢浮腫仍有指壓痕(+),全身皮膚有汗斑,間見汗性皮炎、搔抓痕。腹軟脹,肝正常。已囑續間服疏肝解郁清濕熱及滋腎水中藥以保持療效。
2002/7/3 感冒聲嘶复診,查肝正常,下肢浮腫(+),治肝後體重減十公斤,現仍刻意注意勿過量飲食,體重平隱。 |
香港肝炎中藥製劑研究中心
主任醫師 黃國雄
2002年9月26日